폐쇄성 기관 내 흡인 전 과산소와 과팽창에 따른 산소포화도와 호기말 이산화탄소분압의 변화
ⓒ 2024 Korean Society of Muscle and Joint Health
Abstract
The purpose of this study was to evaluate changes in oxygen saturation (SPO2) and end-tidal carbon dioxide pressure (PEtCO2) following application of hyperoxygenation and hyperinflation before closed endotracheal suction in patients on mechanical ventilation in intensive care units (ICUs).
This study adopted a cross-over repeated design; 30 neurosurgical patients admitted to the ICU were provided with hyperoxygenation and hyperinflation before closed endotracheal suction, and SPO2 and PEtCO2 were measured. The collected data were analyzed by Repeated Measures ANOVA and t-test.
The SPO2 was maintained within the normal range without significant change following application of hyperoxygenation and hyperinflation before closed endotracheal suction. Although there was a statistically significant difference in the PEtCO2 over time, there were no significant differences between groups or between groups over time. When hyperoxygenation was provided, SPO2 was well maintained for a certain period of time after closed endotracheal suction.
Our findings suggest that pre-suction oxygenation may be essential for hypoxia prevention in stable patients, but further research is needed to establish reference values for using PEtCO2 as a hypoxia monitoring tool.
Keywords:
Hypoxia, Suction, Oxygen, Carbon dioxide, Intensive care units키워드:
저산소증, 흡인, 산소, 이산화탄소, 중환자실서 론
1. 연구의 필요성
기계적 환기는 동맥혈 이산화탄소 분압을 조절하여 안정적인 산소 공급을 보장하고 뇌혈류역학을 조절해 주므로(Robba et al, 2020) 중환자실에 입원한 신경외과 환자들의 경우 기계적 환기에 의한 호흡 지원을 받는 경우가 많다. 하지만 인공기도를 통해 기계적 환기를 할 경우 효과적인 기침이 어렵거나 불가능하므로 폐의 분비물 축적 및 이와 관련된 합병증을 예방하기 위해 흡인이 필요하다(Maggiore et al., 2013). 적절한 흡인은 호흡음과 가스교환을 개선하고 산소포화도와 동맥혈 가스가 향상되는 이점이 있으나 침습적인 처치이므로 잠재적인 합병증 발생의 위험이 있다. 다양한 합병증 중에서 산소 불포화가 가장 자주 발생했고, 출혈성 분비물, 혈압이나 심박수 변화, 두개내압 상승, 감염 등이 보고되고 있다(Blakeman, Scott, Yoder, Capellari, & Strickland, 2022; Dexter & Scott, 2019; Maggiore et al., 2013; Pedersen, Rosendahl-Nielsen, Hjermind, & Egerod, 2009). 이 중 산소 불포화는 기계적 환기를 받는 중증 환자의 예후에 상당한 영향을 미치고(Dexter & Scott, 2019; Maggiore et al., 2013; Oh, 2003), 동맥혈 이산화탄소분압은 두개내압 및 뇌관류 유지와 관계가 있으므로(Coëffic et al, 2024) 이에 대한 지속적인 모니터링과 함께 흡인방법과 흡인 전 산소화에 대한 관리가 필요하다.
흡인에 따른 호흡 관련 합병증 모니터링은 주로 산소포화도 측정을 통해 이루어지고 있다(Maggiore et al., 2013; Oh, 2003). 선행연구에서 산소포화도는 동맥혈 가스분석에 의한 Arterial Partial Pressure of Oxygen (PaO2) 및 Arterial Oxygen Saturation (SaO2) (Oh, 2003)와 맥박산소측정기에 의한 Saturation of Partial Pressure Oxygen (SpO2) (Maggiore et al., 2013)로 확인하였다. 이들 방법 가운데 동맥혈 가스분석은 침습적이므로 지속적인 모니터링을 유지하는데 제한이 있어 연속적인 산소포화도 평가와 저산소증 감지를 위해 맥박산소측정기가 주로 사용되고 있다(Kim et al., 2014; Ko, Na, Bae, Wee, & Lee, 2016). 맥박산소측정기에 의한 산소포화도는 이를 통해 저산소증을 발견할 수 있지만 얼마나 조기에 발견할 수 있느냐는 별개의 문제이다. 즉, 저산소증이 발생한 모든 환자에서 비정상적인 호기말 이산화탄소분압이 먼저 나타나 저산소증 예측에 높은 민감도를 보였던 결과(Kim et al., 2010)를 볼 때 맥박산소측정만으로 호흡 관련 문제의 조기 발견이 충분하지 않음을 알 수 있다. 호기말 이산화탄소분압(End-tidal Carbon Dioxide Pressure, PEtCO2)은 환기와 순환을 지속적으로 모니터링하고 저산소증, 무호흡증, 기도폐쇄를 감지하는 데 유용한 것으로 평가되지만(Vianna, Pires Di Lorenzo, Simões, & Jamami, 2017), 임상현장에서 흡인시 저산소증 모니터링 방법으로 거의 사용되고 있지 않으며, 이와 관련된 연구도 부족한 실정이다.
한편, 흡인으로 인한 산소 불포화를 예방하기 위한 중재로는 흡인방법에 따른 산소포화도를 비교하거나 흡인 시 산소화 여부에 따른 산소포화도를 파악하는 연구들이 주로 수행되고 있다. 흡인방법과 관련하여 개방형 흡인에 비해 폐쇄형 흡인에서 산소포화도가 더 잘 유지되거나(Lee, Kim, & Kim, 2004; Özden & Görgülü, 2015; Seo & Park, 2009) 두 방법 간에 산소포화도 변화에 차이가 없는 것으로 보고되었다(Yildirim, Saygili, Süneçli, & Kirakli, 2024). 하지만 이들 연구에서 흡인 후 산소포화도 측정시기가 흡인 직후, 흡인 후 30초, 3분, 5분, 15분, 30분까지 연구마다 다양하고, 측정 간격에 규칙성이 없어 이 결과들을 단편적으로 비교하는데 한계가 있다. 또한 체계적 고찰연구(Blakeman et al., 2022)에서도 성인에서 폐쇄형이나 개방형 흡인이 안전하고 효과적으로 사용될 수 있다는 권고만을 제시하고 있으므로 폐쇄형 흡인시 연속적이고 규칙적인 간격으로 측정한 산소포화도의 변이양상을 파악할 필요가 있다.
또한 흡인 시 산소화 중재 여부에 따른 산소포화도의 차이를 분석한 결과도 다양하게 제시되고 있다(Fernández, Piacentini, Blanch, & Fernández, 2004; Oh, 2003; Salem, 2015; Shin et al., 2006; Vianna et al., 2017). 메타분석연구(Oh, 2003)에 따르면 과산소나 과팽창 등의 산소화 중재를 제공받은 집단에서 저산소증 발생율이 제공받지 않은 집단에 비해 평균 40% 정도 낮은 것으로 나타났다. 그러나 이 연구에서는 흡인방법을 고려하지 않고 산소화 중재들 간의 효과크기를 계산했으므로 이 결과를 흡인에 대한 산소화 중재의 효과로 단순히 사용하는 것은 주의가 필요하다. 흡인 전 산소화 중재 후 산소포화도를 측정한 연구에서는 과산소 또는 과팽창을 사용했는지 여부에 관계없이 폐쇄형 흡인 시 산소포화도가 안정적으로 유지되는 것으로 나타났고(Lee et al., 2004; Shin et al., 2006) 흡인 전 산소화 없이도 산소포화도가 정상 범위 내에서 유지되어(Seo & Park, 2009) 흡인 전 산소화의 임상적 중요성이 제한적일 수 있음을 시사한다(Lee & Kim, 2014). 이와 관련하여 흡인방법에 대한 언급 없이, 흡인으로 인해 산소포화도가 임상적으로 의미있게 감소할 경우 흡인 전 산소화를 제안하는 미국 호흡관리학회 지침(American Association for Respiratory Care, [AARC], 2010)과 함께 성인과 아동 환자에서 인공기도 흡인 전에 산소를 공급하라는 권고(Blakeman et al, 2022)를 통해 흡인 전 산소화의 필요성이 제시되고 있다. 그러나 Tume과 Copnell (2015)의 연구에서는 폐쇄형 흡인 중 산소화에 대한 표준이 없다는 점을 지적하였다. 실제로 많은 간호사가 흡인 전에 과산소 또는 과팽창 중재를 사용하고 있지만, 이에 대한 기준이나 지침은 여전히 부족하다(Yang & Shin, 2017).
이처럼 선행연구에서 흡인시 산소화 중재 여부와 무관하게 산소포화도가 정상범위 내에서 분포하지만 산소포화도를 측정하는 일부 시점별 분석에서는 통계학적으로 유의미한 차이를 보이는 결과를(Fernández et al., 2004; Lee et al., 2004; Shin et al., 2006; Vianna et al., 2017) 볼 때 흡인 전에 과산소나 과팽창 같은 산소화 방법에 대한 임상적 필요성의 재평가는 의미가 있다. 또한 흡인시 저산소증을 측정하는 계수로 주로 사용되고 있는 PaO2와 SaO2(Oh, 2003), SpO2(Maggiore et al., 2013) 외에 PEtCO2가 저산소증의 객관적 지표(Selby, Abramo, & Hobart-Porter, 2018)로 유용한 지에 대한 임상적 근거도 파악할 필요가 있다.
이에 본 연구에서는 인공호흡기를 적용한 신경외과 환자들을 대상으로 폐쇄형 기관 내 흡인을 시행하기 전에 과산소나 과팽창 산소화 중재를 제공한 후 SpO2와 PEtCO2의 변화를 파악하여 흡인간호의 근거 마련에 기여하고자 한다.
2. 연구목적
본 연구의 목적은 중환자실에서 인공호흡기를 적용한 신경외과 환자를 대상으로 폐쇄형 기관 내 흡인 전 과산소나 과팽창 제공 여부에 따라 SpO2와 PEtCO2의 변화가 있는지를 파악하는 것이다.
3. 연구가설
- ㆍ가설 1. 과산소군과 과팽창군 간 폐쇄형 기관 내 흡인 전과 흡인 종료 직후, 30초, 1분, 2분, 3분, 5분, 10분, 15분 후에 SpO2에 차이가 있을 것이다.
- ㆍ가설 2. 과산소군과 과팽창군 간 폐쇄형 기관 내 흡인 전과 흡인 종료 직후, 30초, 1분, 2분, 3분, 5분, 10분, 15분 후에 PEtCO2에 차이가 있을 것이다.
4. 용어 정의
본 연구에서 인공호흡기 적용 환자는 자발적인 호흡을 할 수 없거나 치료적 목적으로 기관 내 삽관을 하고 인공호흡기(Servo-i ventilator V7.0, Sweden)를 적용한 지 1일 이상 된 환자이다.
폐쇄형 기관 내 흡인은 환자의 기관 내 삽관된 튜브와 인공호흡기를 분리시키지 않고 기도 분비물을 흡인하는 방법(Lee et al., 2004)으로 본 연구에서는 미국 호흡관리학회 지침(AARC, 2010)에 따라 흡인압력을 120 mmHg로 설정한 후 성인용 폐쇄형 흡인 카테터(Kimberly-Clark, USA)를 기관 내관에 삽입한 후 15초 이내에 흡인하는 것이다.
과산소는 흡인 시 저산소증 예방을 위해 흡인 전에 최소 30초 이상 100% 산소를 공급하는 것(AARC, 2010)으로 본 연구에서는 흡인 전에 인공호흡기(Servo-i ventilator V7.0, Sweden) O2 breaths 버튼을 눌러 1분 동안 100% 산소를 공급하는 것이다.
과팽창은 인공호흡기나 앰부백으로 폐를 과도로 팽창시키는 것(Lee, 2012)으로 본 연구에서는 흡인 전에 인공호흡기(Servo-i ventilator V7.0, Sweden) start breath 버튼을 눌러 현재 설정된 일회 환기량을 1분 동안 5회 주는 것이다.
연구방법
1. 연구설계
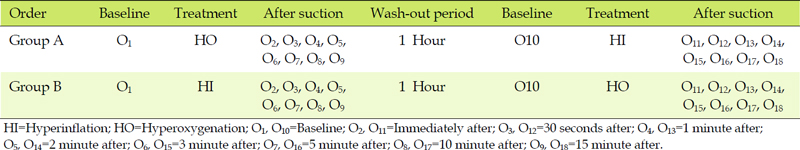
본 연구는 인공호흡기를 적용한 신경외과 환자에서 폐쇄형 기관 내 흡인 전 과산소와 과팽창 중재 여부에 따라 SpO2와 PEtCO2에 미치는 변화양상을 파악하기 위한 교차 반복측정 실험설계이다. 교차 반복측정 실험설계는 외생변수의 통제를 위함이며, 계통적 순번교체법을 사용하여 반복측정에 따른 이월효과의 위험을 배제하였다. 연구대상자의 입원 순서에 따라 번호를 부여한 후 홀수번은 과산소를, 짝수번은 과팽창을 산소화 중재로 먼저 제공하고 흡인하였다. 중재로 인한 이월효과의 배제를 위해 각 중재 간 1시간의 유실기를 두었다(Figure 1).
2. 연구대상
연구대상자는 D시에 소재한 E대학교병원 중환자실에 입원한 신경외과 환자 중 기관 내 삽관 후 인공호흡기를 적용한 환자이다. 대상자 선정기준은 1) 만 20세 이상, 2) 기관 내 튜브 내경이 7.0~8.0 Fr., 3) 인공호흡기 적용한 지 1일 이상, 4) 1시간 간격으로 흡인 필요, 5) 폐질환과 고체온, 갑상선 질환이 없음, 6) 안정적인 활력징후, 7) 보호자가 동의한 경우이다. 대상자 제외기준은 1) 연구기간 동안 인공호흡기 mode의 변화가 있음, 2) SPO2 90% 이하, 3) 1시간 이내에 흡인이 여러 번 필요, 4) 연구기간 동안 활력징후에 영향을 미치는 약물투여가 있는 자였다. 대상자 수는 G*Power 프로그램을 이용하여 반복측정 분산분석에서 선행연구(Oh, 2003)를 근거로 중간효과 크기인 .25, 검정력 .80, 유의수준 .05, 시점 9회, 중재수준 2개, 시점 간 상관관계 0.1일 때 최소 대상자는 26명이었다. 탈락률(15%)을 고려하여 30명을 모집하였고, 최종분석 대상자는 총 30명의 자료였다.
3. 연구도구
대상자의 일반적 및 질병 관련 특성은 전자의무기록 정보를 이용하여 조사하였다. 일반적 특성은 성별과 연령, 질병 관련 특성은 의학적 진단, 진정상태, 기관 내관의 내경, 인공호흡기 설정 정보, 평균동맥압, 심박수, 체온을 조사하였다.
산소포화도(SPO2)는 대상자의 검지손가락에 일회용 센서를 부착한 후 Philips patient monitor (MX800 M3015A, Germany)의 SPO2 연결케이블에 연결하여 환자 모니터에 나타난 수치를 말하며, 정상범위는 97~100%이다(Ko et al, 2016).
호기말 이산화탄소분압(PEtCO2)은 Microstream 방식으로 EtCO2 Filter Line을 인공호흡기와 기관 내관 사이에 연결하고 Philips patient monitor (MX800 M3015A, Germany)의 Microstream CO2 connector에 꽂은 후 3~5회 그래프가 지나가고 안정된 후 나타난 값이다. 정상 성인에서 동맥혈 이산화탄소분압보다 3.0mmHg가 낮다(Marino, 2013).
4. 연구진행
연구 절차는 오후 근무시간에 전 처치, 흡인, 후 처치 단계로 진행되었다.
대상자 선정기준에 적합한 환자를 입원한 순서대로 홀수번과 짝수번으로 배정하고, 흡인 전 대상자의 침상 머리를 30도 올린 상태에서 중재 5분 전부터 자극을 주지 않고 안정시켰다. 각 중재를 시행하기 전 인공호흡기는 ‘사용 전 점검’을 시행하고 대상자에게 연결된 산소포화도와 호기말 이산화탄소분압의 모니터 부착 및 안정화 상태를 확인하였다.
흡인 전 산소화 중재는 선행연구(Lee & Kim, 2014; Oh, 2003; Shin et al., 2006)를 기반으로 과산소와 과팽창 방법을 사용하였다. 과산소군인 경우 인공호흡기의 O2 breaths 버튼을 눌러 1분 동안 100% 산소를 공급하였고 과팽창군인 경우 인공호흡기의 start breath 버튼을 눌러 환자에게 설정된 일회 환기량을 1분 동안 5회 공급하였다. 그리고 흡인기의 압력을 120 mmHg로 맞추고 폐쇄형 흡인 카테터를 흡인기에 연결하였다. 모든 폐쇄형 기관 내 흡인은 중환자실 10년 근무경력이 있는 연구자가 직접 시행하였다. 카테터를 기관 내관의 길이만큼 삽입 후 부드럽게 돌려가며 15초 이내에 120 mmHg의 압력으로 분비물을 흡인하였다.
흡인 후 15분 동안 대상자를 안정상태로 유지하며 어떠한 자극도 주지 않았다. 흡인 직후 산소포화도와 호기말 이산화탄소분압을 측정하기 위해 사전교육을 받은 연구보조자가 흡인 시작 시점부터 마치는 시점까지 스톱워치로 시간을 측정하였고, 대상자의 SPO2와 PEtCO2은 중앙 모니터에 저장된 값을 스톱워치로 측정한 시간과 비교하여 흡인 직후, 30초, 1분, 2분, 3분, 5분, 10분, 15분에 해당하는 값을 조사표에 기록하였다.
5. 자료수집과 윤리적 고려
본 연구를 시행하기 전 E대학교병원 기관생명윤리위원회(International Review Board, IRB)의 심의에서 승인을 받고(EMC 2017-06-004-004) 간호부, 중환자실 실장과 파트장의 허락을 받은 후 외과중환자실에서 2017년 8월 23일부터 2018년 1월 10일까지 자료를 수집하였다. 연구자가 대상자 선정기준에 적합한 환자를 선정한 후 환자의 의식수준이 명료하지 않으므로 환자의 보호자 또는 법정대리인에게 연구자를 소개한 후 연구목적과 과정, 방법 등을 설명하고 연구참여에 자발적으로 동의하는 자에게 서면동의를 받았다. 이때 수집된 자료는 연구목적으로만 사용되고, 개인정보처리지침에 따라 고유 ID를 부여하여 익명화되고, 어떠한 비용청구나 위험이 없고, 언제든지 연구참여를 철회할 수 있으며 참여중단에 따른 불이익이 없음을 설명하였다. 또한 암호화된 자료로 보관하고 연구가 종결된 후 IRB에서 제시한 기간 동안 보관 후 폐기될 것을 설명하였다.
6. 자료분석
자료분석은 SPSS/WIN 24.0 프로그램을 이용하였다. 대상자의 일반적 및 질병 관련 특성은 기술통계로 분석하였다. 두군 간의 사전동질성은 x2 test, Fisher’s exact test 및 Independent t-test로 검정하였고, 처치에 따른 이월효과가 없음을 확인하기 위해 과산소-과팽창 순서군과 과팽창-과산소 순서군 간에 각 처치 전 종속변수 값이 동질한지를 t-test로 분석하였다(Wellek & Blettner, 2012). Repeated measures ANOVA를 이용하여 과산소군과 과팽창군 간의 흡인 전 ‧ 후 산소포화도와 호기말 이산화탄소분압의 시간에 따른 변화를 분석하였다. Repeated measures ANOVA에서 구형성 검정을 만족하지 않을 경우 다변량 검정의 Wilkis’ Lambda로 분석하였다.
연구결과
1. 사전동질성 검정
대상자의 일반적 특성인 연령과 성별 분포는 과산소군과 과팽창군 간에 통계적으로 유의한 차이가 없었다. 또한 질병 관련 특성인 의학적 진단, 기관 내관의 내경, 인공호흡기 설정 정보, 평균 동맥압, 심박수, 체온, 기준시점의 산소포화도와 호기말 이산화탄소분압 모두 두 군 간에 통계적으로 유의한 차이가 없어 과산소군과 과팽창군은 동질한 군으로 확인되었다(Table 1).
2. 처치의 이월효과 검정
교차설계에 따른 이월효과를 확인한 결과 산소포화도와 호기말 이산화탄소분압 모두 이월효과는 없었다(Table 2).
3. 가설검정
과산소군과 과팽창군 간 폐쇄형 기관 내 흡인 전과 흡인 종료 직후, 30초, 1분, 2분, 3분, 5분, 10분, 15분 후에 SpO2에 차이가 있을 것이다’
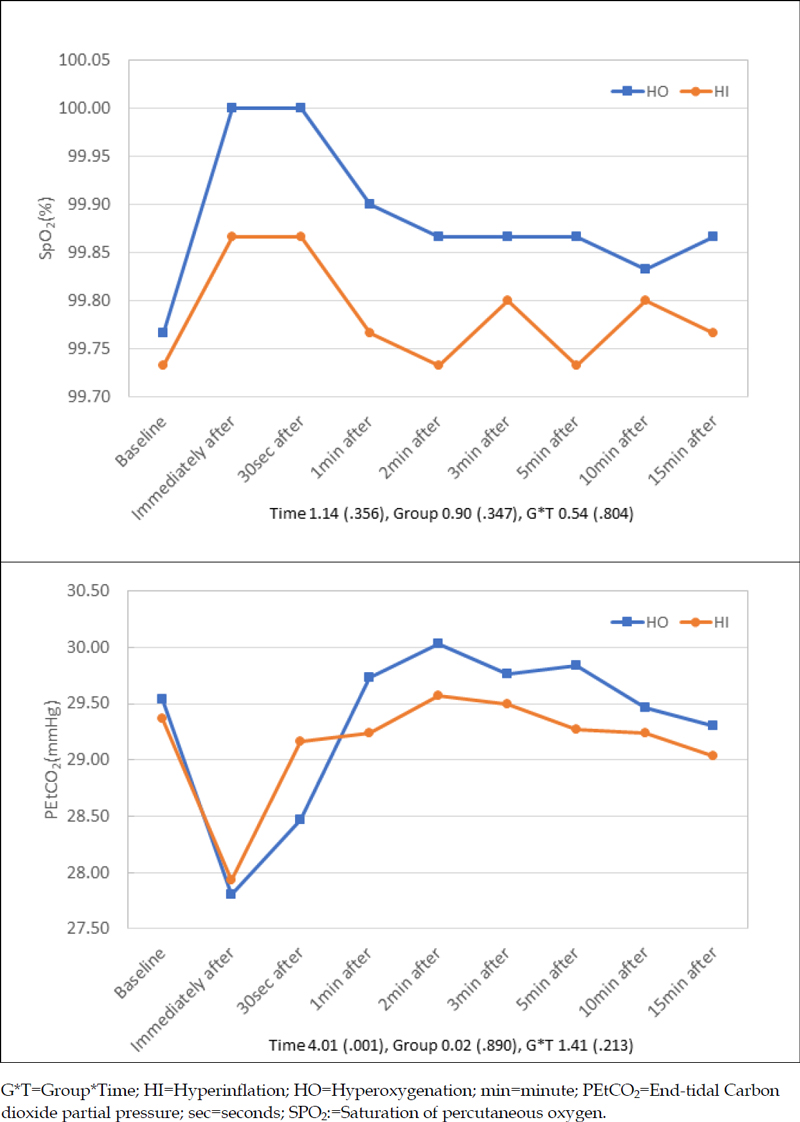
반복측정 분산분석은 구형성 가정을 충족시키지 못하여(p<.001) 다변량 검정의 Wilkis’ Lambda로 구하였다. 총 9회 측정한 SpO2 변화를 분석한 결과 시간에 따른 차이(p=.356)와 군 간의 차이는 없었으며(p=.347) 군과 시간에 따른 교호작용도 차이가 없어(p=.804) 가설 1은 기각되었다(Table 3). 과산소군과 과팽창군 간 폐쇄형 기관 내 흡인 전 ‧ 후 SpO2의 변화양상은 Figure 2와 같다. 측정 시점에 따른 SpO2는 과산소군의 경우 흡인 전에 평균 99.77±0.68%였고, 흡인 직후와 30초까지 평균 100%가 유지되었으나, 흡인 후 1분(평균 99.90±0.40%)부터 흡인 15분 후(평균 99.87±0.43%)까지 99% 이상의 범위에 분포하였다. 과팽창군의 SpO2는 흡인 전에 평균 99.73±0.64%였고, 흡인 직후와 30초까지 평균 99.87±0.43%를 유지하다가 흡인 후 1분(99.77±0.50%)부터 흡인 후 15분(99.77±0.50%)까지 99% 이상의 범위에서 분포하였다.
과산소군과 과팽창군 간 폐쇄형 기관 내 흡인 전과 흡인 종료 직후, 30초, 1분, 2분, 3분, 5분, 10분, 15분 후에 PEtCO2에 차이가 있을 것이다.
반복측정 분산분석은 구형성 가정을 충족시키지 못하여(p<.001) 다변량 검정의 Wilkis’ Lambda로 구하였다. 총 9회 측정한 PEtCO2을 분석한 결과, 시간에 따라 유의한 차이는 있었지만(p=.001), 각 군 간의 차이는 없었으며(p=.890) 군과 시간의 교호작용에 따른 차이도 없어(p=.213) 가설 2는 기각되었다(Table 3). 과산소군과 과팽창군 간 폐쇄형 기관 내 흡인 전 ‧ 후 PEtCO2의 변화 양상을 살펴보면, 과산소군은 흡인 전 평균 29.53±1.04 mmHg에서 흡인 직후 평균 27.80±1.02 mmHg로 감소하는 경향에서 흡인 1분 후(29.73±0.99 mmHg)부터 흡인 전 수준으로 유지되는 양상을 보였다. 과팽창군은 흡인 전 평균 29.53±1.04 mmHg에서 흡인 직후 평균 27.93±1.02 mmHg로 감소한 후 점차 증가하여 흡인 30초 후(29.17±1.01 mmHg)부터 흡인 15분까지 유지되는 양상을 보였다(Figure 2).
논 의
본 연구는 인공기도를 통해 기계적 환기를 하는 경우 폐쇄형 기관 내 흡인 전에 제공한 산소화 중재에 따른 흡인 전 ‧ 후 산소포화도와 호기말 이산화탄소분압의 변화양상을 확인하기 위해 수행되었다. 이를 통해 산소 불포화를 예방하기 위해 폐쇄형 기관 내 흡인 전에 제공하는 산소화 중재의 필요성을 확인하고, 산소 불포화 상태를 측정하는 계수로 산소포화도와 호기말 이산화탄소분압의 적용 가능성을 제시해 보고자 한다.
본 연구에서 폐쇄형 기관 내 흡인 시 산소포화도는 흡인 전 과산소와 과팽창 적용 여부나 흡인 전 ‧ 후 시간에 따라 통계적으로 유의한 변화 없이 정상 범위 내에서 일정하게 유지되었다. 이는 폐쇄형 기관 내 흡인 전 ‧ 후에 과산소나 과환기 적용에 따른 각 집단 간의 산소포화도의 차이를 확인한 연구(Shin et al., 2006)에서 산소화 방법 간의 차이가 없다는 결과와 유사하며 폐쇄형 기관 내 흡인방법은 흡인 전 산소화 중재방법과 관계없이 흡인 전 ‧ 후 산소포화도의 변화 폭이 좁음을 재확인한 것이다. 산소화 중재나 흡인방법에 따른 산소포화도의 차이를 파악한 대부분의 선행연구에서 산소포화도는 정상 범위 내에 위치하며, 소폭의 변화양상을 보여주어 통계적 유의성이 없었다(Lee & Kim, 2014; Shin et al., 2006). 하지만 기계적 환기를 받는 환자의 경우 하루에도 여러 번 흡인을 하게 되고(Maggiore et al., 2013) 이 과정에 산소포화도의 변화가 작을지라도 지속적으로 노출될 수 밖에 없다. 본 연구에서 과산소를 제공한 경우 흡인 직후부터 흡인 후 15분까지 대상자의 산소포화도는 기준시점보다 더 높은 수준에서 유지되었고, 과팽창의 경우는 기준시점과 유사한 수준에서 산소포화도가 유지되는 것으로 나타났다. 과산소 후 흡인 시 기준시점보다 높은 수준의 산소포화도를 유지하는 것은 선행연구(Lee & Kim, 2014)와 유사한 경향이다. 저산소증 중재에 대한 메타분석(Oh, 2003)에서 과팽창에 대한 연구가 적고 과산소와 과팽창을 같이 제공한 경우 평균 효과크기를 보였다는 결과를 볼 때, 저산소증 예방에 대한 과산소 제공의 효과를 재확인할 수 있었고 과팽창 및 과팽창과 과산소의 병합 효과에 대한 근거를 축적할 수 있도록 지속적인 연구가 필요함을 알 수 있다. 그동안 선행연구들의 경우 흡인 30초(Shin et al, 2006)나 흡인 1분(Lee & Kim, 2014; Seo & Park, 2009) 후부터 산소포화도를 측정하여 보고하였는데, 본 연구의 경우 흡인 직후 산소포화도에 대한 측정을 통해 흡인 직후에는 산소포화도의 극적인 감소가 있지 않음을 확인할 수 있었고 이는 선행연구(Özden & Görgülü, 2015)와 유사한 경향이다. 흡인 직후 산소포화도가 오히려 높게 유지되는 것은 흡인 전 산소화의 효과인지 아니면 폐쇄형 흡인 방법 때문인지에 대해서는 지속적인 연구가 이루어져야 할 것으로 본다.
산소화 중재로 본 연구에서는 과산소 공급 시 100%의 산소를 공급하였으나 선행연구(Vianna et al., 2017)에서는 과산소 공급 시 산소농도를 달리하여 제공하였으며 환자에게 설정된 산소농도(Fraction of Inspired Oxygen, FiO2)에 0.2를 더하여 산소를 공급한 경우가 1.0의 산소를 공급한 경우에 비해 산소포화도의 변화가 적은 것으로 나타났다. 이는 100%의 산소를 흡입할 경우 전신의 산소 소비량이 10~20%까지 감소하고 심한 저산소증이 호기성 대사장애를 초래하는 것이 아니기 때문에 저산소증을 개선할 목적으로 산소요법을 시행하는 것은 필수적인 처치는 아니라는 것과 유사한 결과이다(Ko et al., 2016). 하지만 소아 중환자에서 개방형 흡인 전 산소화를 권장하지만 산소화를 공급하는 수준은 정확하게 정해져 있지 않아 선천성 심장질환이나 폐질환 환자에게 산소화를 시행할 때 산소의 농도를 정확하게 조절하는 것이 중요하므로(Tume & Copnell, 2015) 산소농도 제공에 대한 추가적인 연구가 필요할 것으로 생각된다.
폐쇄형 기관 내 흡인 시 산소화 중재에 따른 호기말 이산화탄소분압은 시간에 따라 유의한 차이는 있었지만, 각 군간, 군과 시간의 따른 차이는 없었다. 이러한 결과는 폐쇄형 기관 내 흡인 시 중재방법에 따른 호기말 이산화탄소 분압의 차이를 확인한 연구가 거의 없어 직접적인 비교는 어렵다. 하지만 중환자실 입원 환자를 대상으로 개방형 기관 내 흡인 전 산소농도를 달리하고 과산소를 공급하여 호기말 이산화탄소분압의 차이를 확인한 연구결과(Vianna et al., 2017) 흡인 전과 흡인 직후 호기말 이산화탄소분압은 유의한 차이가 있고, 흡인 전과 30분 후에는 유의한 차이가 없다는 결과와 같은 맥락이다. 이는 기관 내 흡인 시 이산화탄소가 같이 흡인되므로 흡인 직후에는 흡인 전보다 호기말 이산화탄소분압이 감소하지만 짧은 시간 내에 정상수준으로 회복되는 것을 확인할 수 있었다. 또한 경미한 폐손상 환자에서 산소화 유무에 따라 흡인방법 간에 호기말 이산화탄소분압의 변화를 확인한 연구(Fernández et al., 2004)에서 개방형 흡인방법은 흡인 전에 비하여 흡인 10분 후 호기말 이산화탄소분압이 감소하였으나 폐쇄형 흡인방법은 흡인 전 ‧ 후에 변화가 관찰되지 않는다는 결과와 유사한 경향을 보였다. 본 연구도 흡인 전과 흡인 직후 호기말 이산화탄소분압의 변이 폭이 정상 범위 내에서 관찰되었는데 이는 폐쇄형 흡인방법이었기에 흡인의 영향력은 작았을 것이라고 생각된다. 일반적으로 흡인은 분비물이 있을 때 필요한 경우에만 시행하는데(AARC, 2010; Blakeman et al., 2022), 본 연구에서는 처치의 일관성을 위해서 1시간 간격으로 흡인이 필요한 환자를 대상으로 하여 주기적인 흡인을 시행하였기 때문에 호기말 이산화탄소분압의 변화가 크게 나타나지 않은 것으로 생각된다. 따라서 추후 흡인 간격에 따른 호기말 이산화탄소분압의 변화를 확인하는 추가적인 연구가 필요할 것으로 생각된다. 저산소증 측정계수인 산소포화도와 호기말 이산화탄소분압은 과산소나 과팽창 중재방법에 따른 유의한 차이는 나타나지 않았다. 비록 통계적 유의성은 없지만, 폐쇄성 흡인에서는 흡인 전 산소나 환기의 제공 빈도나 양의 조절에 대한 근거 마련을 위한 추후 연구가 필요함을 제시해주는 결과라 생각된다. 대상자 대부분의 산소포화도가 99% 이상의 정상 범위 내에서 관찰되었으며 흡인시에도 산소포화도 값의 변이가 좁은 범위 내에서 나타났다. 반면에 호기말 이산화탄소분압은 상대적으로 변이 폭이 넓었고, 환자마다 다양하고 민감한 변화 양상을 보였다. 호기말 이산화탄소분압의 증가는 환기 부족을 나타내고, 감소는 과도한 환기를 의미하므로(Selby et al., 2018) 호기말 이산화탄소분압의 변화양상은 대상자의 환기상태 파악하는데 의미 있는 자료가 될 것으로 보인다. 이는 호기말 이산화탄소분압이 환자의 상태에 따라 민감하게 반응하므로, 저산소증과 기도 개방성을 판단하는 데 있어 산소포화도의 측정을 단독으로 사용하는 것은 충분하지 않다라고 보고한 연구결과를(Kim et al., 2010) 다시 한번 확인한 것이라 할 수 있다. 인공호흡기 적용 환자에서 산소포화도와 호기말 이산화탄소분압을 함께 사용하는 것은 저산소증 감시 및 환기와 순환상태를 확인할 수 있는 유용한 방법이 될 것이라 생각된다. 하지만 다양한 질환군을 대상으로 한 호기말 이산화탄소분압의 보고가 부족하기 때문에 호기말 이산화탄소분압의 측정을 보편화 할 수 있도록 환자의 질환, 상태 등에 따라 다양한 기준이 마련될 수 있는 추가적인 연구가 이루어져야 할 것이다.
본 연구의 각 중재방법 간에 산소포화도와 호기말 이산화탄소분압이 큰 차이를 보이지 않는 것은 폐쇄형 흡인방법으로 흡인하는 동안 산소화와 양압을 유지할 수 있어 저산소증과 혈역학적 불안정을 최소화 할 수 있다는 폐쇄형 흡인방법의 장점을 다시 한번 확인하는 결과로 파악된다. 본 연구결과 폐쇄형 기관 내 흡인 시 과산소와 과팽창 간 산소화 중재 여부에 따라 저산소증 예방의 효과를 확인하였을 때 각 방법 간의 산소포화도와 호기말 이산화탄소분압의 차이가 없었다. 하지만, 과산소군이 흡인 후에도 일정기간 동안 더 높은 수준의 산소포화도를 유지하였던 결과를 볼 때 흡인 전 과산소 중재의 효과를 확인할 수 있었다. 이는 아동이나 성인에서 흡인 전에 산소화를 해야 한다고 보고한 체계적 고찰결과(Blankeman et al., 2022)과 같은 맥락으로 파악된다. 흡인시 저산소증 모니터링 지표로서 호기말 이산화탄소분압의 유용성 확인을 위해서는 흡인의 빈도나 규칙성을 고려한 관련 연구가 필요함을 시사한다. 본 연구는 대상자에게 제공하는 흡인간호의 간격 때문에 유실기를 1시간으로 하였고 교차설계에 따른 이월효과가 배제되었음을 확인하고 진행하였다. 하지만 추후 연구에서 유실기가 좀 더 길 때 산소포화도나 호기말 이산화탄소분압과 같은 호흡 관련 지표에 미치는 영향을 확인할 필요가 있다.
결 론
본 연구는 인공기도를 통한 기계적 환기를 하는 경우 폐쇄형 기관 내 흡인 전에 과산소나 과팽창 산소화 중재에 따라 산소포화도와 호기말 이산화탄소분압의 변화양상을 파악함으로써 산소 불포화 상태 예방과 흡인관리 지침마련에 도움이 되는 기초자료를 제공하였다고 할 수 있다. 폐쇄형 기관 내 흡인 전에 제공하는 산소화 중재방법에 따라 산소포화도와 호기말 이산화탄소분압의 변화는 없었지만, 과산소가 흡인 후 좀더 안정적인 수준에서 산소포화도를 유지하였다. 그리고 호기말 이산화탄소분압은 시간에 따른 변화양상을 보였지만, 과산소나 과팽창 방법에 따른 변화는 없었다. 따라서 흡인으로 인한 산소 불포화 상태를 감소시키기 위해서는 흡인 전 산소화가 필요하며, 이때 흡인방법과 산소화 중재방법을 함께 고려해야 한다. 또한 비침습적인 방법으로 산소포화도와 호기말 이산화탄소분압을 함께 모니터링함으로써 산소 불포화와 환기 상태를 함께 파악할 수 있을 것이다. 하지만, 호기말 이산화탄소분압이 혈역학적 상태에 민감하므로 다양한 질환을 기반으로 한 연구를 통해 기준치 마련이 이루어져야 할 것이다. 본 연구는 일 지역 병원의 중환자실에 입원한 신경외과 환자를 대상으로 하였기에 연구결과를 모든 인공호흡기 적용 환자에게 일반화하는데 주의해야 한다. 특히 본 연구는 혈역학적으로 안정된 상태의 대상자에게 시행되었으므로, 높은 산소농도나 높은 호기말 양압 등을 필요로 하는 대상자에서 관찰될 수 있는 산소포화도와 호기말 이산화탄소분압의 변화나 차이를 파악하지 못한 제한점이 있다.
Acknowledgments
이 논문은 제1저자 장근화의 석사학위논문의 축약본임.
This article is a condensed form of the first author's master's thesis from Eulji University.
CONFLICTS OF INTEREST
The authors declared no conflicts of interest.
References
- American Association for Respiratory Care. (2010). AARC Clinical Practice Guidelines. Endotracheal suctioning of mechanically ventilated patients with artificial airways 2010. Respiratory Care, 55(6), 758-764.
-
Blakeman, T. C., Scott, J. B., Yoder, M. A., Capellari, E., & Strickland, S. L. (2022). AARC Clinical practice guidelines: Artificial airway suctioning. Respiratory Care, 67(2), 258-271.
[https://doi.org/10.4187/respcare.09548]

-
Coëffic, A., Joachim, J., Manquat, E., Felliot, É., Vallée, F., Mebazaa, A., et al. (2024). Trending ability of end-tidal capnography monitoring during mechanical ventilation to track changes in arterial partial pressure of carbon dioxide in critically ill patients with acute brain injury: A monocenter retrospective study. Anesthesia & Analgesia, 138(3), 607-615.
[https://doi.org/10.1213/ANE.0000000000006553]

-
Dexter, A. M., & Scott, J. B. (2019). Airway Management and Ventilator- Associated Events. Respiratory Care, 64(8), 986-993.
[https://doi.org/10.4187/respcare.07107]

-
Fernández, M. D., Piacentini, E., Blanch, L., & Fernández, R. (2004). Changes in lung volume with three systems of endotracheal suctioning with and without pre-oxygenation in patients with mild-to-moderate lung failure. Intensive Care Medicine, 30(12), 2210-2215.
[https://doi.org/10.1007/s00134-004-2458-3]

- Kim, G. S., Kim, B. J., Lee, Y. H., Choi, E. H., Kang, J. Y., Kang, J. H., et al. (2014). Critical nursing care in ICU. Seoul: Soomoonsa.
- Kim, K. H., Cho, Y. S., Kim, H. J., Lim, H., Lee, M. G., Yoo, B. D., et al. (2010). Utility of capnography during intramuscular ketamine for procedural sedation in children. Journal of the Korean Society of Emergency Medicine, 21(5), 704-708.
- Ko, S. O., Na, S. W., Bae, H. B., Wee, J., & Lee, S. M. (2016). Critical care medicine. Seoul: Koonja publishing company.
-
Lee, E. S., Kim, S. H., & Kim, J. S. (2004). Effects of a closed endotracheal suction system on oxygen saturation, ventilator-associated pneumonia, and nursing efficacy. Journal of Korean Academy of Nursing, 34(7), 1315-1325.
[https://doi.org/10.4040/jkan.2004.34.7.1315]

-
Lee, E. Y., & Kim, S. H. (2014). Effects of open or closed suctioning on lung dynamics and hypoxemia in mechanically ventilated patients. Journal of Korean Academy of Nursing, 44(2), 149-158.
[https://doi.org/10.4040/jkan.2014.44.2.149]

- Lee, W. J. (2012). Medical dictionary (5th ed.). Seoul: Koonja publishing company.
-
Maggiore, S. M., Lellouche, F., Pignataro, C., Girou, E., Maitre, B., Richard, J. C., et al. (2013). Decreasing the adverse effects of endotracheal suctioning during mechanical ventilation by changing practice. Respiratory Care, 58(10), 1588-1597.
[https://doi.org/10.4187/respcare.02265]

- Marino, P. L. (2013). Marino's the icu book (4th ed.). Baltimore: Lippincott Williams & Wilkins.
-
Oh, H. S. (2003). Meta-analysis on the effectiveness of interventions applied to preventing endotracheal suction-induced hypoxemia. Journal of Korean Academy of Nursing, 33(1), 42- 50.
[https://doi.org/10.4040/jkan.2003.33.1.42]

-
Özden, D., & Görgülü, R. S. (2015). Effects of open and closed suction systems on the haemodynamic parameters in cardiac surgery patients. Nursing in Critical Care, 20(3), 118-125.
[https://doi.org/10.1111/nicc.12094]

-
Pedersen, C. M., Rosendahl-Nielsen, M., Hjermind, J., & Egerod, I. (2009). Endotracheal suctioning of the adult intubated patient- what is the evidence?. Intensive & Critical Care Nursing, 25(1), 21-30.
[https://doi.org/10.1016/j.iccn.2008.05.004]

-
Robba, C., Poole, D., McNett, M., Asehnoune, K., Bösel, J., Bruder, N., et al. (2020). Mechanical ventilation in patients with acute brain injury: Recommendations of the European Society of Intensive Care Medicine consensus. Intensive Care Medicine, 46(12), 2397-2410.
[https://doi.org/10.1007/s00134-020-06283-0]

-
Salem, A. H. (2015). Prevention of endotracheal suctioning-related complications: A comparison between manual and ventilator hyperinflation/hyperoxygenation. International Journal of Nursing Education, 7(1), 241-248.
[https://doi.org/10.5958/0974-9357.2015.00050.1]

-
Selby, S. T., Abramo, T., & Hobart-Porter, N. (2018). An update on end-tidal CO2 monitoring. Pediatric Emergency Care, 34(12), 888-892.
[https://doi.org/10.1097/PEC.0000000000001682]

- Seo, M. S., & Park, K. S. (2009). A comparison of the opened versus closed-system of suctioning-in oxygen saturation, vital signs and suction time. Korean Journal of Adult Nursing, 21(2), 141- 154.
- Shin, H. J., Kim, J. A., Kwon, E. O., Noh, W. K., Kim, M. Y., Noh, J. S., et al. (2006). The effects of hyperventilation and hyperoxygenation before and after endotracheal suctioning using closed-suction system on mechanically ventilated patients. Clinical Nursing Research, 12(2), 97-109.
-
Tume, L. N., & Copnell, B. (2015). Endotracheal suctioning of the critically ill child. Journal of Pediatric Intensive Care, 4(2), 56- 63.
[https://doi.org/10.1055/s-0035-1556747]

-
Vianna, J. R., Pires Di Lorenzo, V. A., Simões, M. M., & Jamami, M. (2017). Comparing the effects of two different levels of hyperoxygenation on gas exchange during open endotracheal suctioning: A randomized crossover study. Respiratory Care, 62(1), 92-101.
[https://doi.org/10.4187/respcare.04665]

-
Wellek, S., & Blettner, M. (2012). On the proper use of the crossover design in clinical trials: Part 18 of a series on evaluation of scientific publications. Deutsches Arzteblatt International, 109(15), 276-281.
[https://doi.org/10.3238/arztebl.2012.0276]

-
Yang, E. J, & Shin, H. S. (2017). Adherence to clinical guideline for endotracheal suction in ICU nurses. Journal of East-West Nursing Research, 23(1), 53-62.
[https://doi.org/10.14370/jewnr.2017.23.1.53]

-
Yildirim, S., Saygili, S. M., Süneçli, O., & Kirakli, C. (2024). Comparison of the effects of open and closed aspiration on endexpiratory lung volume in acute respiratory distress syndrome. Korean Journal of Anesthesiology, 77(1), 115-121.
[https://doi.org/10.4097/kja.23194]