51세 이상 남성의 폐쇄성 수면무호흡증 위험수준별 특성 비교: 제8기 국민건강영양조사 자료를 활용한 2차 분석
ⓒ 2024 Korean Society of Muscle and Joint Health
Abstract
This study was performed to compare characteristics to the risk levels of obstructive sleep apnea (OSA) in men aged 51 years and older.
This study involved secondary data analysis utilizing data from the Korea National Health and Nutrition Examination Survey. Three thousand eight hundred forty-six men aged 51 years or older participated in the study. Data were analyzed via descriptive statistics, x2 test, and logistic regression using SPSS/WIN 27.0 software.
Study participants were divided into low (26.2%), intermediate (58.4%), and high (15.4%) OSA risk groups. Factors that correlated with OSA risk level included age, high-risk drinking, subjective health status, perceived stress, central obesity, and dyslipidemia. Subjects diagnosed with dyslipidemia were 2.25 fold elevated risk of being in the intermediate-risk group and at 4.17 fold elevated risk of being in the high-risk group of OSA (p<.001). In the case of central obesity, the respective likelihoods of being in the intermediate and high-risk groups of OSA increased by 2.10 and 6.46 fold (p<.001).
Multiple strategies are required to manage OSA risk factors depending on risk level and to develop nursing intervention approaches to prevent individuals from progressing into the high-risk group for OSA.
Keywords:
Adult, Men, Sleep apnea, Obstructive, Risk factors키워드:
성인, 남성, 폐쇄성 수면무호흡증, 위험요인서 론
1. 연구의 필요성
폐쇄성 수면무호흡증(Obstructive Sleep Apnea, OSA)는 수면 중 상기도의 일부 또는 전체가 폐쇄되어 무호흡이나 호흡저하가 초래되는 질환이다. 이는 수면 중 기도의 반복적인 완전 또는 부분적 허탈로 인한 저항의 증가로 코골이, 간헐적 저산소증과 고탄산혈증 및 주기적인 각성을 유발한다(Dempsey, Veasey, Morgan, & O'Donnell, 2010). OSA는 각성반응, 수면 중 뒤척임, 수면 유지 어려움, 불면증, 수면의 질 저하 등의 수면 증상 외에도 과도한 주간 졸림, 피로감, 집중력 및 기억력 저하 등의 다양한 주간 증상을 초래하여 사고 발생 위험이 높은 것으로 보고되고 있다(Arli et al., 2015; Hong et al., 2023). 하지만 많은 사람들이 수면 중에 발생하는 무호흡 및 저호흡 현상을 잘 인식하지 못하기도 하고 OSA를 단순 코골이 정도로 간주하여 치료가 필요한 중요한 질환이라고 생각하지 않는 경향이 있다.
OSA 유병률은 질병의 정의 및 진단기준에 따라 차이가 있다. 체계적 고찰 연구에서는 일반 성인인구 중 경증의 OSA 유병률은 9~38%, 중등도 이상의 유병률은 6~17%로 보고하였다(Senaratna et al., 2017). 미국에서 시행된 코호트 연구에서는 연령과 성별에 따라 OSA 유병률을 확인하였는데, 30~49세 남성의 10%, 여성의 3%, 50~70세의 연령에서는 남성의 약 17%, 여성의 약 9%가 OSA를 가지고 있으며, 지난 20년간 상당한 유병률 증가가 있었다고 하였다(Peppard et al., 2013). 한국에서는 40~69세 성인을 대상으로 수면다원검사를 실시하여 확인한 OSA 유병률이 남성의 27%, 여성의 16%였다고 보고되고 있다(Kim et al., 2004). 하지만 본인이 자각하지 못하거나 미처 진단받지 않는 경우를 감안한다면 실제 더 많은 인구가 OSA를 가지고 있을 것으로 추정된다.
50대 이상 성인은 여러 만성질환의 위험요인을 가진 집단이다. OSA는 여성에 비해 남성의 유병률이 높고(Franklin & Lindberg, 2015; Young et al., 2002), 고위험 유병율 또한 남성이 높은 것으로 보고되고 있다(Sonwoo et al., 2018). OSA는 연령이 증가할수록 유병률이 증가하는데(Franklin & Lindberg, 2015; Young et al., 2002), OSA 고위험 유병율은 20대와 비교해 볼 때 40대는 1.08배, 50대는 1.50배 더 높다(Sunwoo et al., 2018). OSA는 수면의 질 저하로 인한 일상생활의 문제 뿐만 아니라, 심뇌혈관질환, 대사질환, 내분비장애 및 인지장애 등 다양한 질환 발생의 위험성이 있으며(Bradley & Floras, 2009), 대사질환 및 심뇌혈관질환의 독립적인 위험요인으로 70세 이하 성인의 조기사망의 위험을 높인다(Franklin & Lindberg, 2015). 수면 중 호흡장애는 고혈압, 복부 비만 등과 같은 뇌졸중 위험인자들과 깊은 관련이 있고, OSA의 심한 정도에 비례하여 뇌졸중의 위험이 증가한다(Clinical Research Center for Stroke, 2009). 중고도의 OSA는 대사증후군의 발생 위험을 약 2.6배 증가시키며(Hirotsu et al., 2018), 정상인과 비교해 볼 때 OSA 환자는 고혈압 2.89배, 당뇨병 1.62배, 관상동맥질환 2.90배, 뇌졸중 2.52배 정도 발생위험이 높다(Franklin & Lindberg, 2015). 또한 고위험 OSA의 경우 고혈압은 5.83배, 당뇨병은 2.54배, 고지질혈증은 2.85배로(Sunwoo et al., 2018), OSA 위험도에 따라 만성질환 발생의 위험은 더욱 증가함을 알 수 있다. 이처럼 OSA는 중년기 이후 성인의 심뇌혈관질환의 위험요인으로 볼 수 있는데, 고혈압이나 당뇨병과 같은 질환들과 달리 OSA를 심각하게 인지하고 적극적으로 관리하는 노력은 다소 부족한 실정이다.
OSA와 관련된 선행연구로는 OSA 환자의 삶의 질을 확인하고(Kang, Seong, & Kim, 2022; Jun, Kim, Yang, & Kim, 2024; Shin & Park, 2023), OSA와 관련된 다양한 증상 및 위험요인을 확인하는 연구가 주로 수행되었다. 즉 OSA와 비만(Kim, Pyo, & Yoon, 2021), 고혈압(Do, Kim, Kim, & Cho, 2019; Kim & Kim, 2016), 허혈성 심뇌혈관질환(Do et al., 2019), 당뇨전단계(Eom, 2024), 어지럼증(Hong et al., 2023) 및 우울(Kang et al., 2022)과의 관련성을 확인하는 연구들이 꾸준히 이루어지고 있으나, 이러한 변인들을 통합적으로 확인하지는 못하였다. 또한 OSA의 발생빈도가 높고 심각한 만성질환과의 관련성이 보고되고 있음에도 OSA 위험수준을 고려하여 관련요인을 분석한 연구는 없는 실정이다.
이에 본 연구는 대규모 자료인 국민건강영양조사 원시자료를 활용하여 51세 이상 남성을 대상으로 폐쇄성 수면무호흡증의 위험수준을 파악하고자 한다. OSA 위험수준에 따른 특성 및 관련요인을 비교하고자 하며, 이를 토대로 OSA와 관련된 만성질환 발생을 예방하고 위험인자를 관리하기 위한 차별화된 간호중재 개발의 기초자료로 활용하고자 한다.
2. 연구목적
본 연구의 목적은 51세 이상 남성의 폐쇄성 수면무호흡증 위험수준별 관련요인을 비교하고자 함이며, 구체적인 목적은 다음과 같다.
- ㆍ51세 이상 남성의 폐쇄성 수면무호흡증 위험수준을 확인한다.
- ㆍ51세 이상 남성의 폐쇄성 수면무호흡증 위험수준에 따른 일반적 특성 및 건강행위 특성의 차이 를 확인한다.
- ㆍ51세 이상 남성의 폐쇄성 수면무호흡증 위험수준에 따른 임상특성의 차이를 확인한다.
- ㆍ51세 이상 남성의 폐쇄성 수면무호흡증 위험수준별 관련요인을 비교한다.
연구방법
1. 연구설계
본 연구는 질병관리청에서 시행한 제 8기 국민건강영양조사(2019~2021년)의 원시자료(Korea Disease Control and Prevention Agency, 2023)를 이용하여 51세 이상 남성의 폐쇄성 수면무호흡증 위험수준별 관련요인을 비교하기 위한 이차자료분석 연구이다.
2. 연구대상
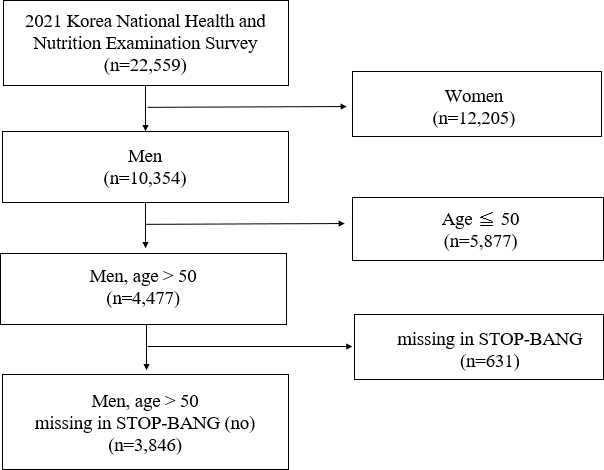
국민건강영양조사에서는 40세 이상 성인을 대상으로 폐쇄성 수면무호흡증 위험을 파악하기 위한 설문조사를 실시하고 있다. 폐쇄성 수면무호흡증 위험은 폐쇄성 수면무호흡증 선별도구(The snoring, tiredness, observed apnea, high blood pressure, body mass index, age, neck circumference, and gender questionnaire, STOP-Bang questionnaire)로 조사하고 있으며, 이는 8개 항목으로 구성되어 있다. 이 중 연령과 성별 항목이 포함되어 있어 51세 이상 남성의 경우 50세 이하 남성이나 여성에 비하여 수면무호흡증 위험 기준이 높게 설정되게 된다. 따라서 본 연구에서는 51세 이상 남성의 자료를 분석대상으로 하여 연령과 성별의 편향으로 인한 오류를 방지하고자 하였다. 본 연구에서는 제 8기 국민건강영양조사 전체 표본 22,559명 중에서 1단계로 남성을 선정하고(10,354명), 2단계로 남성 중 51세 이상인 대상자를 선정하였으며(4,477명), 3단계로 폐쇄성 수면무호흡증 선별도구 8개 항목에서 결측값(631명)이 있는 자료를 제외한 총 3,846명의 자료를 최종 분석에 활용하였다(Figure 1).
3. 연구도구
폐쇄성 수면무호흡증을 선별하기 위한 폐쇄성 수면무호흡증 선별도구(STOP-Bang questionnaire)는 코골이, 주간 피곤함, 수면무호흡 주변 목격, 고혈압, 체질량지수(Body Mass Index, BMI) >35kg/m2, 연령 >50세, 목둘레 >40 cm, 성별 남성 여부를 확인하는 8개 문항으로 구성된 자가보고형 설문도구이다. 본 도구의 각 문항은 이분형(예/아니오)으로 ‘예’는 1점, ‘아니오’는 0점의 점수를 부여하고 이를 합산한다. STOP-Bang questionnaire는 쉽게 사용이 가능하여 다양한 인구집단 및 의학적 상황에서 타당화된 도구이다. 절단점을 3으로 볼 때, 민감도는 87.3%, 특이도는 30.7%이며, 중등도 OSA의 경우 민감도 93%, 특이도는 43%, 심한 수면무호흡증의 경우 민감도 100%, 특이도 37%로 보고되고 있다(Chung, Abdullah, & Liao, 2016).
본 연구에서는 건강설문조사의 코골이, 주간 피곤함, 수면무호흡 주변 목격, 검진조사의 고혈압 유병여부와 BMI, 목둘레 계측치를 이용하였다. BMI의 경우 아시아인을 대상으로 절단값의 타당성을 분석한 연구에서 서양인의 고도 비만 기준인 35 kg/m2에 비해 아시아인의 고도 비만 기준인 30 kg/m2으로 했을 때 OSA 고위험의 민감도와 특이도에 큰 차이가 없는 것으로 보고되어(Ong, Raudha, Fook-Chong, Lew, & Hsu, 2010), 본 연구에서 BMI는 30 kg/m2 이상으로 하였다. STOP- Bang questionnaire의 점수범위는 0~8점이다. OSA 평가 기준에 따르면 2점 이하는 저위험군, 3~4점은 중간위험군, 5점 이상은 고위험군으로 구분한다(Chung et al., 2016). 본 연구대상자는 모두 51세 이상 남성이기 때문에 STOP-Bang의 최하 점수는 2점이다. 이에 본 연구에서 OSA 저위험군은 2점, 중간위험군은 3~4점, 고위험군은 5~8점으로 분류하였다.
일반적 특성으로는 연령, 교육수준 및 소득수준을 포함하였다. 연령은 51~59세, 60~69세, 70~79세, 80세 이상으로 구분하였고, 교육수준은 초등학교 졸업 이하, 중학교 졸업, 고등학교 졸업, 대학교 졸업 이상으로 구분하였다. 소득수준은 가구소득 사분위수를 기준으로 1분위수(하), 2분위수(중하), 3분위수(중상), 4분위수(상)으로 구분하였다.
건강행위 특성은 흡연, 고위험 음주, 걷기, 근력운동, 유산소 신체활동, 주관적 건강상태, 수면시간 및 스트레스 인지를 포함하였다. 흡연은 비흡연, 과거 흡연, 현재 흡연으로 구분하였고, 고위험 음주는 1회 평균 음주량이 7잔 이상이며 주 2회 이상 음주를 하는 경우로 정의하고, 이에 해당하는 경우 ‘예’, 그렇지 않는 경우 ‘아니오’로 구분하였다. 걷기는 최근 1주일 동안 걷기를 1회 30분 이상 주 5일 이상 실천한 경우, 근력운동은 최근 1주일 동안 팔굽혀펴기, 윗몸 일으키기, 아령, 역기, 철봉 등의 근력운동을 2일 이상 실천한 경우, 유산소 신체활동은 1주일 동안 중강도 신체활동을 2시간 30분 이상 또는 고강도 신체활동을 1시간 15분 이상 또는 중강도와 고강도 신체활동을 섞어서(고강도 1분은 중강도 2분) 각 활동에 상당하는 시간을 실천한 경우 ‘예’로 분류하였다. 주관적 건강상태는 평소 자신의 건강에 대해 ‘매우 좋음’에서 ‘보통’으로 응답한 경우 ‘건강함’으로, ‘나쁨’과 ‘매우 나쁨’으로 응답한 경우 ‘건강하지 않음’으로 구분하였다. 수면시간은 하루 수면시간을 6시간 미만, 6~8시간, 8시간 초과로 구분하였으며, 스트레스 인지는 평소 일상생활 중에서 스트레스를 많이 혹은 대단히 많이 느낀다고 응답한 경우 ‘예’, 조금 느끼거나 거의 느끼지 않는다고 응답한 경우 ‘아니오’으로 구분하였다.
임상특성은 중심비만과 만성질환 진단여부, 혈액검사 항목을 포함하였다. 중심비만 기준은 대한비만학회에서 제시한 기준에 따라 허리둘레 측정치가 남성 90 cm 이상인 경우로 정의하였으며(Kim et al., 2014), 만성질환은 당뇨병, 이상지질혈증, 뇌졸중, 심근경색증이나 협심증의 의사 진단 여부를 확인하여 분류하였다. 신체계측치로 BMI, 목둘레와 허리둘레, 수축기혈압과 이완기 혈압을 포함하였으며, 혈액검사 항목으로는 공복혈당, 당화 혈색소, 총콜레스테롤, 고밀도지단백, 저밀도지단백, 중성지방 결과치를 포함하였다.
4. 자료수집과 윤리적 고려
국민건강영양조사는 대표성 있는 표본을 추출하기 위하여 조사구, 가구를 1, 2차 추출단위로 하는 2단계 층화집락표본추출방법을 적용하였다. 건강설문조사와 검진조사는 이동검진차량에서 실시하였고, 건강설문조사는 면접과 자기기입식으로 조사되었다(Korea Disease Control and Prevention Agency, 2023). 국민건강영양조사는 대상자의 참여동의서를 받고 진행되었으며, 조사 결과는 식별이 불가능한 고유번호로 수집되어 대상자 개인정보나 민감정보가 없어 익명성 및 기밀성이 보장된 자료이다. 본 연구는 연구자 소속 대학교 기관생명윤리위원회로부터 심의면제승인을 받았으며(IRB No. 1040173-202407-HR-022-02), 질병관리청의 국민건강영양조사 홈페이지에서 통계자료 이용자 준수 사항 이행 서약서와 보안 서약서를 작성 제출하고, 원시자료를 제공받아 진행하였다.
5. 자료분석
자료분석은 SPSS/WIN 27.0 프로그램(IBM Corp., Armonk, NY, USA)을 이용하였다. 질병관리청에서 제공하는 원시자료 이용지침에 따라 층, 군집, 가중치를 고려한 복합표본분석을 시행하였고, 결측치는 유효한 값으로 설정해 분석하였다. 대상자의 폐쇄성 수면무호흡증 위험도, 일반적 특성과 건강행위 특성, 임상특성은 빈도분석과 기술통계를 이용하여 빈도, 가중 백분율, 평균, 표준오차를 제시하였다. OSA 위험군 간의 일반적 특성, 건강행위 특성, 임상적 특성의 차이는 교차분석을 실시하였다. 대상자의 OSA 위험수준별 관련요인을 비교하기 위하여 OSA 저위험군을 기준으로 다항로지스틱 회귀분석을 실시하였고, 결과는 Odds ratio와 95% 신뢰구간(Confidence Interval, CI)으로 확인하였다. 통계 검정을 위한 유의수준은 .05 미만으로 하였다.
연구결과
1. 연구대상자의 폐쇄성 수면무호흡증 위험수준
51세 이상 남성의 폐쇄성 수면무호흡증 위험도 평균 점수는 3.33점(점수범위 0~8)이었고, 총 3,846명 중 저위험군(2점)은 970명(26.2%), 중간위험군(3~4점)은 2,316명(58.4%), 고위험군(5~8점)은 560명(15.4%)이었다. 폐쇄성 수면무호흡증 위험도 항목 중 고혈압 1,960명(47.8%), 주간 피곤함 996명(25.2%), 코골이 881명(25.1%)이었으며, 목둘레 40 cm를 초과한 대상자는 568명(15.8%), 수면무호흡을 주변에서 목격한 경우는 544명(15.3%)이었다.
OSA 중간위험군의 폐쇄성 수면무호흡증 위험도 평균 점수는 3.36점이었고, 고혈압 74.2%, 주간 피곤함 66.2%, 코골이 52.5%, 목둘레 40 cm를 초과한 대상자는 47.4%였다. OSA 고위험군의 폐쇄성 수면무호흡증 위험도 평균 점수는 5.47점이었으며 BMI 30 kg/m2 초과한 대상자는 85.6%, 수면무호흡을 주변에서 목격한 경우는 59.1%, 목둘레 40 cm를 초과한 대상자는 52.6%, 코골이 47.5%였다(Table 1).
2. 연구대상자의 폐쇄성 수면무호흡증 위험수준에 따른 일반적 특성 및 건강행위 특성의 차이
연구대상자의 OSA 위험수준에 따른 일반적 특성을 확인한 결과, 연령과 교육수준에서 통계적으로 유의한 차이가 있었다. 평균연령은 OSA 중간위험군이 63.5세로 높았고, 고위험군은 60.5세로 낮아 유의한 차이가 있었고, 연령대가 높아질수록 OSA 중간위험군은 증가하고, 고위험군은 감소하였다(p<.001). 교육수준이 높을수록 OSA 저위험군과 고위험군의 비율이 높았고, 중간위험군의 비율은 낮아 유의한 차이가 있었으나(p<.001), 소득수준에 따른 차이는 없었다.
연구대상자의 OSA 위험수준에 따른 건강행위 특성을 확인한 결과, 흡연, 고위험 음주, 근력운동, 주관적 건강상태, 스트레스 인지에서 통계적으로 유의한 차이가 있었다. 과거흡연은 OSA 고위험군 비율이 가장 높았고, 비흡연은 고위험군 비율이 가장 낮아 집단 간 차이가 유의하였고(p=.002), 고위험 음주는 그렇지 않은 경우보다 OSA 중간위험군과 고위험군 비율이 높았다(p<.001). 또한 근력운동을 하지 않는 경우 OSA 중간위험군과 고위험군 비율이 높았다(p=.020). 주관적으로 건강하지 않다고 지각한 경우와(p<.001), 인지된 스트레스가 있는 경우가(p<.001) 그렇지 않는 경우보다 중간위험군과 고위험군의 비율이 높았다(Table 2).
3. 연구대상자의 폐쇄성 수면무호흡증 위험수준에 따른 임상특성의 차이
연구대상자의 OSA 위험수준에 따른 임상특성을 확인한 결과, 중심비만, 당뇨병, 이상지질혈증, 뇌졸중, 심근경색증이나 협심증의 진단 여부에 따라 통계적으로 유의한 차이가 있었다. 중심비만인 경우 OSA 중간위험군과 고위험군 비율이 높았고(p<.001), 당뇨병 진단자에서 고위험군 비율이 높았으며(p<.001), 이상지질혈증 진단자에서 중간위험군과 고위험군의 비율이 높았다(p<.001). 뇌졸중 진단자에서 OSA 중간위험군의 비율이 높았으며(p=.011), 심근경색증이나 협심증 진단자에서 중간위험군과 고위험군의 비율이 높았다(p=.003). 신체계측치로 BMI, 목둘레와 허리둘레, 수축기혈압과 이완기 혈압을 확인하였는데, OSA 고위험군이 BMI 26.99kg/m2, 허리둘레 95.33cm, 목둘레 39.81cm, 수축기 혈압 127.42mmHg, 이완기 혈압 80.61 mmHg로 가장 높았다(p<.001). 혈액검사 항목으로 공복혈당, 당화 혈색소, 총콜레스테롤, 고밀도지단백, 저밀도지단백, 중성지방을 확인하였는데, OSA 저위험군의 공복혈당은 109.57 mg/dL, 당화혈색소는 6.95%, 고위험군의 공복혈당은 115.77 mg/dL, 당화혈색소는 6.28%로 통계적으로 유의한 차이가 있었다(p<.001). OSA 저위험군의 총콜레스테롤은 190.56 mg/dL, 고밀도 지단백은 47.71 mg/dL로 고위험군에 비해 높아 통계적으로 유의한 차이가 있었으나(p< .001), 저밀도 지단백은 차이가 없었다. 중성지방은 OSA 고위험군은 174.61 mg/dL, 저위험군은 135.62 mg/dL로 통계적으로 유의한 차이가 있었다(p<.001)(Table 3).
4. 연구대상자의 폐쇄성 수면무호흡증 위험수준별 관련요인
연구대상자의 폐쇄성 수면무호흡증 위험수준별 관련요인을 파악하기 위하여 일반적 특성, 건강행위 특성 및 임상특성에서 유의한 차이가 확인된 변수를 모두 보정하고, OSA 저위험군을 기준으로 하여 다항 로지스틱 회귀분석을 실시하였다. 임상특성 중 신체계측치와 혈액검사 항목은 STOP-Bang, 임상특성의 만성질환 진단여부와 중심비만 항목에 포함되는 것으로 판단되어 독립변수에서 제외하였다.
OSA 위험수준별 폐쇄성 수면무호흡증 관련요인으로는 연령, 고위험 음주, 주관적 건강상태, 스트레스 인지, 중심비만, 이상지질혈증이었다. 연령이 1세 많아질수록 OSA 중간위험군일 가능성이 1.01배 증가하였고, 고위험군일 가능성은 4배 감소하였다(p<.001). 고위험 음주는 그렇지 않은 경우보다 OSA의 중간위험군일 가능성은 1.71배, 고위험군일 가능성은 1.94배 증가하였다(p<.001). 주관적으로 건강하지 않다고 인식하는 경우 건강하다고 인식하는 경우보다 OSA의 중간위험군일 가능성은 1.36배, 고위험군일 가능성은 1.81배 증가하였다(p<.001). 인지된 스트레스가 있는 경우 없는 경우보다 OSA의 중간위험군일 가능성은 1.53배, 고위험군일 가능성은 1.73배 증가하였다(p=.007). 중심비만인 경우 그렇지 않는 경우보다 OSA의 중간위험군일 가능성은 2.10배, 고위험군일 가능성은 6.46배 증가하였다(p<.001). 이상지질혈증을 진단받은 대상자는 그렇지 않는 경우보다 OSA의 중간위험군일 가능성은 2.25배, 고위험군일 가능성은 4.17배 증가하였다(p<.001) (Table 4).
논 의
본 연구는 제8기 국민건강영양조사 원시자료를 이용하여 51세 이상 남성을 대상으로 OSA 위험수준별 특성 및 관련요인을 비교하여 OSA 위험집단 관리를 위한 간호중재 개발의 기초자료를 제공하고자 수행되었다.
연구대상자의 OSA 위험수준은 폐쇄성 수면무호흡증 선별도구로 측정한 점수로 구분하였는데, 저위험군은 26.2%, 중간위험군은 58.4%, 고위험군 15.4%를 차지하였다. 본 연구결과 51세 이상 남성의 73.8%가 중간 이상의 위험군으로 볼 수 있는데, Jun 등(2024)이 40세 이상 남녀 성인 중 OSA 위험군은 44.3%, 비위험군은 55.7%라고 보고한 결과에 비해 높은 수치였다. 이는 연령이 증가할수록, 여성에 비해 남성의 OSA 발생율이 높다는 결과를 고려하여 해석하여야 할 것으로 판단된다(Young et al., 2002). 폐쇄성 수면무호흡증 위험도 항목별로 살펴보면 OSA 중간위험군은 고혈압 74.2%, 주간피로감 66.2%. 코골이 52.5%의 순이었으며, 고위험군은 BMI 30 kg/m2 이상85.6%, 수면 무호흡 목격 59.2%, 목둘레 40 cm 이상 52.6%의 순이었다. 이는 무호흡-저호흡 지수에 따라 OSA의 심각도를 구분하여 분석한 결과, 지수가 높아질수록 즉 OSA가 심해질수록 목둘레, BMI 및 혈압이 유의하게 증가하였다는 연구결과와 같은 맥락으로 해석할 수 있으며(Kim & Kim, 2016), 고혈압이 있고 비만한 51세 이상의 남성에게 관심을 가지고 이들의 혈압조절 및 비만조절이 간호의 중요한 부분이 되어야 함을 의미한다하겠다.
OSA 위험수준별 관련요인으로는 연령, 고위험 음주, 주관적 건강상태, 스트레스 인지, 중심비만 및 이상지질혈증이었다. 51세 이상 남성 중 OSA 중간위험군의 평균연령은 63.5세, 고위험군은 60.5세였으며, 연령이 1세 많아질수록 저위험군에 비해 OSA 중간위험군일 가능성은 1.01배 증가하였고, 고위험군일 가능성은 4배 감소하였다. Do 등(2019)은 50세 미만 남녀 성인에 비해 50~65세의 OSA 위험도는 1.22배, 65세 이상은 1.86배 높았다고 하였으며, Kim 등(2023)은 65세 이상 남성을 65~69세, 70~74세, 75세 이상의 연령으로 구분하여 폐쇄성 수면무호흡증 선별도구(STOP-Bang questionnaire) 항목을 비교하였는데, 코골이, 주간 피곤함, 수면무호흡 주변 목격의 항목에서 연령이 증가함에 따라 의미 있는 감소를 보였다고 하였다. 한편 25~83세의 남녀 성인 706명을 대상으로 연령과 OSA 위험수준의 차이를 확인한 연구결과, 연령이 증가할수록 OSA 위험도는 증가하였다(Kim & Kim, 2016). 하지만 위험하지 않는 그룹의 평균연령은 45.1세, 위험성이 있는 그룹의 평균연령은 50.1~51.1세로 OSA 위험수준에 따른 연령의 차이가 뚜렷하다고 해석하기에는 제한이 있다. 이처럼 연령은 OSA의 중요한 위험인자 중 하나이며 연령에 따라 OSA 유병률이 증가하는 것으로 보고되고 있으나(Young et al., 2002), 연령 및 성별을 세분화하여 OSA 위험수준과의 관련성을 구체적으로 파악하기 위한 반복연구를 통해 보다 면밀한 분석이 이루어져야 할 것으로 생각된다. 또한 연령이 높아짐에 따라 함께 변화되는 다양한 인구사회학적 특성 및 건강 관련 특성들과의 상호작용도 함께 고려한 연구가 필요할 것으로 생각된다.
연구대상자의 OSA 위험수준에 따른 건강행위 특성의 차이를 확인한 결과, 흡연, 고위험 음주, 근력운동, 주관적 건강상태, 스트레스 인지에서 통계적으로 유의한 차이가 있었으며, 고위험 음주를하고, 주관적으로 건강하지 않다고 인식하며, 인지된 스트레스가 있는 51세 남성의 경우 OSA 중간위험군일 가능성은 1.36~1.71배, 고위험군일 가능성은 1.73~1.94배 증가하였다. 이는 65세 이상 남성에서 비음주자에 비해 음주자의 OSA 위험의 오즈비가 1.14라고 한 연구결과를 지지한다(Kim et al., 2023). 따라서 51세 이상의 남성이 OSA 고위험군으로 진입하지 않도록 스트레스를 관리하고, 고위험 음주를 하지 않도록 하는 적극적인 중재가 개입되어야 할 것이다. 한편 근력운동을 하지 않는 51세 이상 남성에서 OSA 중간위험군과 고위험군의 비율이 높았다. OSA의 높은 위험도는 근력 감소와 관련이 있으며(Lee, 2023), 신체활동의 실천이 OSA 개선에 효과가 있었다는 연구결과(Awad, Malhotra, Barnet, Quan, & Peppard, 2012)를 고려하여 근력운동 및 그 효과와 OSA 위험수준과의 관련성을 확인하는 연구도 필요할 것으로 생각된다.
연구대상자의 OSA 위험수준에 따른 임상특성을 확인한 결과, 중심비만, 당뇨병, 이상지질혈증, 뇌졸중, 심근경색증이나 협심증의 진단 여부에 따라 통계적으로 유의한 차이가 있었다. 중심비만과 이상지질혈증의 경우 OSA 중간위험군과 고위험군의 비율이 높았으며, 중심비만은 OSA 중간위험군일 가능성을 2.10배, 고위험군일 가능성을 6.46배, 이상지질혈증은 OSA의 중간위험군일 가능성을 2.25배, 고위험군일 가능성은 4.17배 증가시키는 것으로 나타났다. 중심비만은 허리둘레가 90 cm 이상인 경우로 정의하는데(Kim et al., 2014), OSA 중간위험군의 평균 허리둘레는 88.67 cm, 고위험군은 95.33cm로 통계적으로 유의한 차이가 있었다. 반면 51세 이상 남성의 총콜레스테롤은 저위험군 190.56 mg/dL, 고위험군 178.55 mg/ dL로 정상범위에 속하기는 하나 저위험군이 더 높은 것으로 나타났다. 본 연구는 2차 자료를 분석한 연구로 이상지질혈증 진단 유무만을 확인하였기 때문에 결과해석에 제한이 있으며, 이상지질혈증 진단 후 약물 복용 등이 실제 혈액검사 결과에 영향을 주었을 가능성도 생각해 볼 수 있겠다. 중성지방은 OSA 고위험군은 174.61 mg/dL, 중간위험군은 156.13 mg/dL, 저위험군은 135.62 mg/dL로 중간위험군과 고위험군에서 정상범위보다 높은 수준이었다. 또한 당뇨병 진단자에서 OSA 고위험군의 비율이 높았고. 공복시 혈당은 고위험군 115.77 mg/ dL, 중간위험군 109.59 mg/dL, 저위험군 105.85 mg/dL로 통계적으로 유의한 차이가 있어 당뇨전단계와 OSA 위험과 관계가 있다는 연구결과를 지지하였다(Eom, 2024). 허리둘레 90 cm 이상의 중심비만, 중성지방 150 mg/dL 이상, 고밀도지단백 40 mg/dL 미만, 공복혈당 100mg/dL 이상, 수축기 혈압 130 mmHg 또는 이완기 혈압이 85 mmHg 이상인 경우 중 세 가지 이상이 해당될 때 대사증후군으로 정의한다(Lee, 2006). 본 연구에서 51세 이상 남성의 대사증후군 진단여부를 확인하지는 못하였지만, 중심비만, 중성지방, 공복시 혈당의 세 가지 항목이 기준을 충족한다고 볼 수 있으며, 한국인 남성의 대사증후군 진단기준별 유병율이 고혈압, 고중성지방혈증, 복부비만, 고혈당의 순이라는 보고와 유사하였다(Lym et al., 2003). 이에 OSA 위험수준과 대사증후군과의 연관성을 보다 심도있게 확인할 필요가 있을 것으로 생각된다. OSA는 비만, 당뇨병, 지질대사 이상과 같은 다양한 대사질환의 독립적인 위험인자가 되며 대사증후군은 심뇌혈관질환의 위험성을 높인다(Clinical Research Center for Stroke, 2009). 본 연구결과 OSA 중간위험군과 고위험군에서 관련요인으로 확인된 이상지질혈증, 중심비만, 고위험 음주 및 스트레스는 심뇌혈관질환의 위험요인이 되므로, OSA 위험군이 OSA를 질환으로 보다 심각하게 인지하고 위험요인을 개선할 수 있는 교육 및 홍보가 필요할 것으로 생각된다. OSA 위험군에 속하는 51세 이상의 성인 남성에게 생활습관 개선을 통한 적정 체중 유지, 운동 및 약물치료 등의 다학제적 접근으로 중심비만과 이상지질혈증을 관리하고, 금주 및 스트레스 관리를 위한 차별화된 프로그램이 개발, 적용되어야 할 것이다.
본 연구는 51세 이상 남성의 OSA에 관심을 가지고 OSA 위험수준별 관련요인을 비교하여 OSA 대상자 간호의 방향을 제시하였다. 본 연구는 국민건강영양조사 원시자료를 이용하였기에 대표성 있는 대규모 표본을 이용하였다는 점에서 의의가 있다고 할 수 있으나, 관련 변수 및 이에 대한 응답에 제한이 있을 수 있다. 본 연구에서는 폐쇄성 수면무호흡증 선별도구(STOP-Bang questionnaire)의 측정 항목에 따라 연령과 성별로 인한 편향을 줄이고자 51세 이상 남성의 자료만을 분석하여, 20세 이상 성인 전체를 대상으로 분석하지 못하였다는 한계가 있다. 추후 연구에서는 대상자를 확대하여 연령대별 OSA 위험수준을 비교하고 이와 관련된 요인을 확인하는 것이 필요할 것으로 생각된다. 또한 폐경과 관련한 호르몬 변화가 있는 중년여성을 대상으로 OSA의 위험수준 및 관련요인을 파악할 필요가 있으며, 연령 및 남녀성별에 따른 차이를 비교하는 연구도 수행되어야 할 것이다. 본 연구에서는 연구대상자의 자가보고 결과로 OSA 위험수준을 확인하였으므로, 추후 스마트워치 등 보다 객관적인 생리적 지표를 활용하여 OSA 위험수준을 파악하는 연구를 제언한다.
결 론
본 연구는 제 8기 국민건강영양조사 원시자료를 이용하여 51세 이상 남성을 대상으로 OSA 위험 수준을 확인하고, OSA 위험수준별 관련요인을 비교하였다. 51세 이상 중노년 남성의 OSA위험수준은 저위험군 26.2%, 중간위험군 58.4%, 고위험군 15.4%였다. OSA 위험수준별 관련요인으로는 연령, 고위험 음주, 주관적 건강상태, 스트레스 인지, 중심비만 및 이상지질혈증이었다. 51세 이상 남성의 경우 고위험 음주이고, 주관적 건강상태가 좋지 않는 경우, 스트레스가 있는 경우, 중심비만과 이상지질혈증이 있는 경우는 OSA 저위험군에 비해 중간위험군과 고위험군에 속할 오즈비를 유의하게 증가시키는 것으로 확인되었다. 본 연구는 지역사회에 거주하는 51세 이상 남성의 OSA 위험수준 및 OSA 위험수준별 관련요인을 비교함으로써 OSA를 조기에 발견하고, 위험수준에 따라 차별화된 관리를 위한 전략 마련의 기초자료를 제공하였다. 51세 이상 남성이 OSA 저위험군에서 중간위험군, 고위험군으로 진행되지 않도록 예방적 차원의 간호중재가 제공되어야 할 필요가 있으며, 이를 위해 고위험 음주 관리, 이상지질혈증 및 중심비만 관리를 위한 차별화된 중재가 적용되어야 할 것이다.
CONFLICTS OF INTEREST
The authors declared no conflicts of interest.
References
-
Arli, B., Bilen, S., Titiz, A. P., Ulusoy, E. K., Mungan, S., Gurkas, E., et al. (2015). Comparison of cognitive functions between obstructive sleep apnea syndrome and simple snoring patients: OSAS may be a modifiable risk factor for cognitive decline. Applied Neuropsychology: Adult, 22(4), 282-286.
[https://doi.org/10.1080/23279095.2014.925901]

-
Awad, K. M., Malhotra, A. M., Barnet, J. H., Quan, S. F., & Peppard, P. E. (2012). Exercise is associated with a reduced incidence of sleep-disordered breathing. The American Journal of Medicine, 125(5), 485-490.
[https://doi.org/10.1016/j.amjmed.2011.11.025]

-
Bradley, T. D., & Floras, J. S. (2009). Obstructive sleep apnea and its cardiovascular consequences. Lancet, 373(9657), 82-93.
[https://doi.org/10.1016/s0140-6736(08)61622-0]

-
Chung, F., Abdullah, H. R., & Liao, P. (2016). STOP-Bang questionnaire: A practical approach to screen for obstructive sleep apnea. Chest, 149(3), 631-638.
[https://doi.org/10.1378/chest.15-0903]

- Clinical Research Center for Stroke. (2009, October). Clinical practice guideliens for stroke. Retrieved October 19, 2024, from https://www.stroke.or.kr/guidelines/
-
Dempsey, J. A., Veasey, S. C., Morgan, B. J., & O'Donnell, C. P. (2010). Pathophysiology of sleep apnea. Physiological Reviews, 90(1), 47-112.
[https://doi.org/10.1152/physrev.00043.2008]

-
Do, S. Y., Kim, S., Kim, K. T., & Cho, Y. W. (2019). Clinical risk factors for sleep apnea in a Korean sleep clinic. Journal of the Korean Neurological Association, 37(4), 352-360.
[https://doi.org/10.17340/jkna.2019.4.3]

- Eom, Y. J. (2024). Prevalence of prediabetes among people according to sleep apnea status. Unpublished master's thesis, Seoul National University, Seoul, Korea.
-
Franklin, L. K., & Lindberg, E. (2015). Obstructive sleep apnea is common disorder in the population-a review on the epidemiology of sleep apnea. Journal of Thoracic Disease, 7(8), 1311- 1322.
[https://doi.org/10.3978/j.issn.2072-1439.2015.06.11]

-
Hirotsu, C., Haba-Rubio, J., Togeiro, S. M., Marques-Vidal, P., Drager, L. F., Vollenweider, P., et al. (2018). Obstructive sleep apnoea as a risk factor for incident metabolic syndrome: A joined episono and hypnolaus prospective cohorts study. European Respiratory Journal, 52(5), 1801150.
[https://doi.org/10.1183/13993003.01150-2018]

-
Hong, S., Kim, B., Lee, B., Lee, M., Choi, I. J., & Ahn, J. (2023). Association between obstructive sleep apnea and chronic dizziness: Results of the Korean national health and nutrition examination survey 2019-2021. Korean Journal of Otorhinolaryngol- Head Neck Surgery, 66(12), 815-823.
[https://doi.org/10.3342/kjorl-hns.2023.00563]

-
Jun, N., Kim, M., Yang, J., & Kim, J. (2024). Association between risk of obstructive sleep apnea and subjective health and health-related quality of life of the Korean middle-aged and elderly population. Health Policy and Management, 34(2), 141- 155.
[https://doi.org/10.4332/KJHPA.2024.34.2.141]

-
Kang, H., Seong, M., & Kim, Y. (2022). Effects of obstructive sleep apnea risk factors on mental health (PHQ-9) and quality of life (EQ-5D) in middle-aged Koreans: Using data from the national health and nutrition examination survey 2020. Journal of Korean Society of Oral Health Science, 10(2), 112-120.
[https://doi.org/10.33615/jkohs.2022.10.2.112]

-
Kim, C., & Kim, D. (2016). The association between excessive Daytime Sleepiness and Blood Pressure in Patients with Obstructive Sleep Apnea-Hypopnea Syndrome. Korean Journal of Clinical Laboratory Science, 48(3), 255-261.
[https://doi.org/10.15324/kjcls.2016.48.3.255]

-
Kim, G. L., Kim, Y. J., Lee, J. G., Yi, Y. H., Tak, Y. J., Lee, S. H., et al. (2023). Gender, age and clinical characteristics of older adults with high-risk of obstructive sleep apnea assessed by the STOP-Bang questionnaire. Korean Journal of Geriatrics & Gerontology, 24(2), 72-79.
[https://doi.org/10.15656/kjcg.2023.24.2.72]

-
Kim, J., In, K., Kim, J., You, S., Kang, K., Shim, J., et al. (2004). Prevalence of sleep-disordered breathing in middle-aged Korean men and women. American Journal of Respiratory and Critical Care Medicine, 170(10), 1108-1113.
[https://doi.org/10.1164/rccm.200404-519OC]

-
Kim, J., Pyo, S. S., & Yoon, D. W. (2021). Obesity, obstructive sleep apnea, and metabolic dysfunction. Korean Journal of Clinical Laboratory Science, 53(4), 285-295.
[https://doi.org/10.15324/kjcls.2021.53.4.285]

-
Kim, M. K., Lee, W. Y., Kang, J. H., Kang, J. H., Kim. B. T., Kim, S. M., et al. (2014). 2014 Clinical practice guidelines for overweight and obesity in Korea. Endocrinology and Metabolism, 29(4), 405-409.
[https://doi.org/10.3803/EnM.2014.29.4.405]

- Korea Disease Control and Prevention Agency. (2023, May 30). Korea National Health & Nutrition Examination Survey. Retrieved July 03, 2024, from https://knhanes.kdca.go.kr/knhanes/sub03/sub03_01.do
- Lee, H. W. (2006). Diagnosis and treatment of metabolic syndrome. Korean Journal of Internal Medicine, 17(4), 463-467.
-
Lee, K. (2023). Sleep duration, weekend catch-up sleep, and risk of obstructive sleep apnea in relation to handgrip strength. Archives of Gerontology and Geriatrics, 110, e104987.
[https://doi.org/10.1016/j.archger.2023.104987]

- Lym, Y. L., Hwang, S. W., Shim, H. J., Oh, E. H., Chang, Y. S., & Cho, B. L. (2003). Prevalence and risk factors of the metabolic syndrome as defined by NCEP-ATP III. Korean Journal of Family Medicine, 24(2), 135-143.
-
Ong, T. H., Raudha, S., Fook-Chong, S., Lew, N., & Hsu, A. A. L. (2010). Simplifying STOP-BANG: Use of a simple questionnaire to screen for OSA in an Asian population. Sleep and Breathing, 14(4), 371-376.
[https://doi.org/10.1007/s11325-010-0350-7]

-
Peppard, P. E., Young, T., Barnet, J. H., Palta, M., Hagen, E. W., & Hla, K. M. (2013). Increased prevalence of sleep-disordered breathing in adults. American Journal of Epidemiology, 177(9), 1006-1014.
[https://doi.org/10.1093/aje/kws342]

-
Senaratna, C. V., Perret, J. L., Lodge, C. J., Lowe, A. J., Campbell, B. E., Matheson, M. C., et al. (2017). Prevalence of obstructive sleep apnea in the general population: A systematic review. Sleep Medicine Reviews, 34, 70-81.
[https://doi.org/10.1016/j.smrv.2016.07.002]

-
Shin, M., & Park, J. (2023). Factors affecting quality of life in obese adults with obstructive sleep apnea risk factors: Using data from the 2019-2020 Korea national health and nutrition examination survey. Health & Welfare, 25(4), 73-93.
[https://doi.org/10.23948/kshw.2023.12.25.4.73]

-
Sunwoo, J. S., Hwangbo, Y., Kim, W., Chu, M. K., Yun, C., & Yang, K. I. (2018). Prevalence, sleep characteristics, and comorbidities in a population at high risk for obstructive sleep apnea: A nationwide questionnaire study in South Korea. PLOS ONE, 13(2), e0193549.
[https://doi.org/10.1371/journal.pone.0193549]

-
Young, T., Shahar, E., Nieto, F. J., Redline, S., Newman, A. B., Gottlieb, D. J., et al. (2002). Predictors of sleep-disordered breathing in community-dwelling adults: The sleep heart health study. Archives of Internal Medicine, 162(8), 893-900.
[https://doi.org/10.1001/archinte.162.8.893]